Приветствую Вас Гость
Главная | Регистрация | ВходАкушер-гинеколог Смирнова Татьяна Львовна
| Главная » Статьи » Мои статьи |
Инъекция – введение лекарственных веществ
с помощью специального нагнетания под давлением в различные среды организма.
Различают внутрикожные, подкожные, внутримышечные и внутривенные инъекции. По
особым показаниям применяют также внутриартериалыюе, внутриплевральное,
внутрисердечное, внутрикостное, внутрисуставное введение лекарственных средств.
Если необходимо достичь высокой концентрации препарата в центральной нервной
системе, используют также спинномозговое (субдуралыюе и субарахноидальное) введение. Инъекционные способы введения
лекарственных средств применяют в тех ситуациях, когда необходим быстрый
эффект, например при лечении неотложных состояний. При этом обеспечивается большая
скорость поступления лекарственных веществ в кровь и точность их дозировки, а
требуемая концентрация препарата в крови благодаря повторным инъекциям поддерживается
достаточно длительное время. Инъекционным методом пользуются и в тех случаях,
когда перорально ввести лекарство невозможно или нецелесообразно или отсутствуют
соответствующие лекарственные формы для приема внутрь.
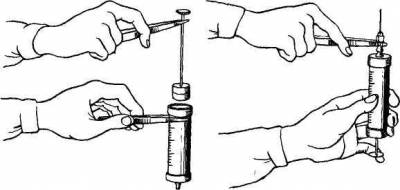
Рис. 1. Виды шприцев и игл.
Инъекции обычно проводят с помощью шприцев
и игл. Шприцы различных видов («Рекорд», Люэра, Жане, представленные на рис. 1)
состоят из цилиндра и поршня и имеют различный объем (от 1 до 20 см3
и более). Наиболее тонкими являются шприцы для введения туберкулина; цена их
деления составляет 0,02 мл. Специальные шприцы существуют и для введения инсулина;
деления на цилиндре таких шприцев нанесены не в долях кубического сантиметра, а
в единицах инсулина. Иглы, применяемые для инъекций, имеют разную длину (от 1,5
до 10 см и более) и различный диаметр просвета (от 0,3 до 2 мм). Они должны
быть хорошо заточены. В настоящее время
применяют и так называемые безыгольные инъекторы, которые позволяют ввести
внутрикожно, подкожно и внутримышечно лекарственное вещество без применения
игл. Действие безыгольного инъектора основано на способности струи жидкости, поданной
под определенным давлением, проникать через кожные покровы. Этот метод
используют, например, при обезболивании в стоматологической практике, а также
для проведения массовых вакцинаций. Безыгольный инъектор исключает опасность
передачи сывороточного гепатита и отличается, кроме того, высокой
производительностью (до 1600 инъекций в час). Применяемые для
инъекций шприцы и иглы обязательно должны быть стерильными. Для уничтожения
микробной флоры используют различные способы стерилизации, основанные
чаще всего на действии определенных физических факторов. Наиболее оптимальными и
надежными методами являются стерилизация шприцев и игл в автоклаве с помощью
насыщенного водяного пара под давлением 2,5 кг/см и температуре 138 °С, а также
стерилизация в сушильно-стерилизационном шкафу сухим горячим воздухом. В
повседневной лечебной практике до сих пор иногда пользуются кипячением шприцев
и игл, которое, однако, не обеспечивает полной стерилизации, поскольку
некоторые вирусы и бактерии при этом не погибают. В связи с этим идеальными представляются
одноразовые шприцы и иглы, обеспечивающие надежную защиту от ВИЧ-инфекции, гепатита
В и С. Стерилизация кипячением
предполагает соблюдение ряда правил и определенной последовательности в
обработке шприцев и игл. После выполнения инъекции шприц и иглу сразу промывают
холодной проточной водой, чтобы удалить остатки крови и лекарства (после их
засыхания сделать это будет значительно труднее). Иглы и шприцы в разобранном
виде помещают на 15 мин в горячий (50 °С) моющий раствор, приготовленный из
расчета 50 г моющего порошка, 200 мл пергидроля на 9750 мл воды. После тщательного мытья
в указанном растворе с применением «ершиков» или ватно-марлевых тампонов шприцы
и иглы вторично споласкивают в проточной воде. Затем с целью проверки качества
проведенной обработки выборочно ставят пробы для выявления в иглах и шприцах
остатков крови и моющего вещества. Присутствие следов крови устанавливают с
помощью бензидиповой пробы. Для этого смешивают несколько кристаллов бензидина
с 2 мл 50 % раствора уксусной кислоты и 2 мл 3 % раствора перекиси водорода. Несколько
капель полученного раствора вносят в шприц и пропускают через иглу. Появление
зеленого окрашивания свидетельствует о наличии в инструментах остатков крови. В
таких случаях шприцы и иглы нуждаются в повторной обработке во избежание передачи
различных заболеваний (например, сывороточного гепатита, СПИДа).
Рис.
2. Укладка шприцев в стерилизатор.
Остатки моющего средства определяют с
помощью пробы с фенолфталеином. Основная реакция, которую дает моющий раствор,
обусловливает появление розового окрашивания после добавления нескольких капель
1 % раствора фенолфталеина. Кипячение шприцев и игл проводят в стерилизаторе.
Шприцы в разобранном виде заворачивают в марлевую салфетку кладут вместе с
иглами, мандренами, пинцетами, крючками на его металлическую решетку (рис. 2),
заливают дистиллированной или кипяченой водой и кипятят в течение 45 мин. Затем
снимают крышку стерилизатора и кладут ее на стол наружной поверхностью. Стерильным
корнцангом достают крючки, которыми поднимают сетку стерилизатора и ставят ее поперек.
Шприц собирают пинцетами; ими же надевают и закрепляют иглу (рис. 3).
Рис. 3. Последовательность сборки шприцев.
В настоящее время
в соответствии с действующими инструкциями кипячение как метод стерилизации в
лечебных учреждениях уже не применяется (за исключением тех случаев, когда по
каким-либо причинам невозможно воспользоваться иными методами стерилизации),
уступив свое место стерилизации в сушильно-стерилизационном шкафу и автоклаве. При стерилизации
горячим воздухом в сушильно-стерилизационном (сухожаровом) шкафу (при
температуре 180 °С в течение 1 ч) и водяным паром в автоклаве (в течение 20
мин) после предстерилизационной обработки сухие шприцы (в разобранном виде!) и
иглы помещают в пакеты из специальной бумаги (крафт-пакеты). На пакетах
указывают емкость шприца и дату стерилизации. Пакеты помещают в сухожаро-вой
шкаф или паровой стерилизатор. Контроль стерилизации осуществляется в первом
случае с помощью сахарозы, которая при достижении требуемой температуры превращается
из белого кристаллического порошка в темно-коричневую массу, а во втором случае
– с помощью бензойной кислоты, кристаллы которой при температуре стерилизации
подвергаются плавлению. Перед тем как набрать в шприц лекарство из
флакона или ампулы, необходимо проверить его название и убедиться в готовности
препарата. Шейку ампулы или колпачок флакона протирают спиртом, ампулу вскрывают,
после чего отдельной иглой набирают в шприц ее содержимое. Затем эту иглу снимают
и надевают другую, с помощью которой и проводят инъекцию. Если необходимо
провести инъекцию в палате, шприц с набранным лекарством приносят туда в
стерильном лотке вместе с ватными шариками, смоченными спиртом.
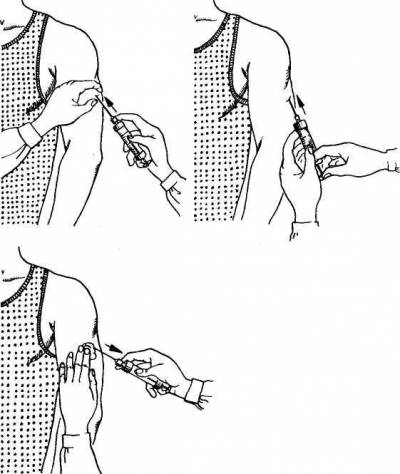
1. Внутрикожные инъекции
Внутрикожные инъекции используют в
диагностических целях для постановки туберкулиновой реакции Манту, различных
аллергических проб, а также на начальных этапах при проведении местной анестезии.
Для выполнения внутрикожных инъекций выбирают обычно внутреннюю поверхность
предплечья. Необходимо, чтобы игла (желательно короткая) вошла в кожу на
небольшую глубину (до исчезновения ее просвета), после чего под острым углом
вводят содержимое шприца. При правильной технике выполнения на месте
внутрикожной инъекции остается бугорок в виде «лимонной корочки».
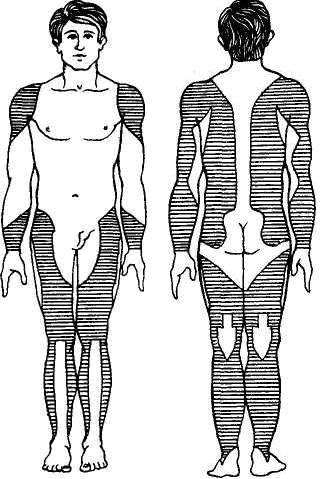
Рис. 4.
Области тела для проведения подкожных инъекций. 2. Подкожные инъекции
С помощью подкожных инъекций вводят
лекарственные вещества, которые хорошо всасываются в рыхлой подкожной
клетчатке. Наиболее удобным местом для подкожных инъекций являются наружная поверхность
плеча и бедра, подлопаточная область, для введения некоторых препаратов (например,
гепарина) – боковая поверхность брюшной стенки (рис. 4). После тщательной
обработки кожи ватным шариком со спиртом левой рукой формируют кожную складку,
а правой рукой берут приготовленный шприц, после чего в основание получившегося
треугольника вводят иглу приблизительно на 1/3 ее длины. После прокола кожи
шприц перекладывают в левую руку и медленно вводят его содержимое. Затем иглу
быстро извлекают, а место укола вновь протирают спиртом и прижимают ватным
шариком (рис. 5).
Рис. 5.
Техника подкожных инъекций.
Кроме подкожных
инъекций, раньше достаточно широко применяли подкожные вливания с
использованием для этих целей систем для капельного введения растворов (см.
Внутривенные инъекции и вливания). В настоящее время таким способом пользуются
сравнительно редко, поскольку с его помощью одномоментно удается ввести не более
400–500 мл жидкости. Некоторые растворы (например, хлорид кальция,
гипертонический раствор хлорида натрия) вызывают при подкожном вливании некроз
подкожной жировой клетчатки. Наконец, по сравнению с внутривенными подкожные вливания
менее эффективны при проведении реанимационных мероприятий. 3. Внутримышечные
инъекции
Лекарственные препараты,
введенные внутримышечно, всасываются быстрее, чем при подкожных инъекциях. Для
проведения внутримышечных инъекций чаще всего выбирают места, где достаточно
хорошо развит мышечный слой: верхненаружный квадрант ягодицы, передненаружная поверхность
бедра, подлопаточная область (рис. 6).
Рис. 6.
Области тела для проведения внутримышечных инъекций.
При выполнении внутримышечных инъекций
шприц с иглой длиной 8–10 см с широким просветом располагают перпендикулярно поверхности
кожи и вводят иглу на глубину 7– 8 см, придавливая левой рукой кожу вокруг
места прокола (рис. 7). Непосредственно перед введением лекарственного вещества
необходимо слегка оттянуть на себя поршень шприца, чтобы убедиться, что игла не
попала в кровеносный сосуд.
Рис. 7.
Техника внутримышечных инъекций.
4. Внутривенные инъекции и вливания
Внутривенные инъекции чаще всего
производят с помощью венепункции (чрескожное введение иглы в вену), реже – с
применением веносекцим (вскрытие просвета вены). Внутривенные инъекции представляют
собой более ответственные манипуляции, чем подкожные и внутримышечные инъекции,
и их выполняют обычно врач или специально обученная медицинская сестра, поскольку
концентрация лекарственных веществ в крови после внутривенного введения
нарастает значительно быстрее, чем при применении других способов введения
лекарственных средств. Ошибки при проведении внутривенных инъекций могут иметь
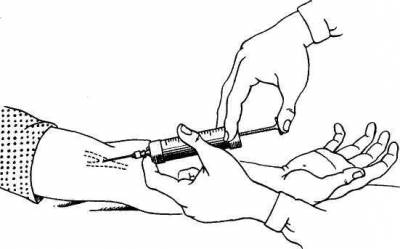
для больного самые серьезные последствия. Для внутривенных инъекций чаще всего
используют вены локтевого сгиба, поверхностные вены предплечья и кисти, иногда –
вены нижних конечностей. При проведении венопункции под локоть вытянутой руки
больного помещают небольшую клеенчатую подушку, чтобы рука больного находилась
в положении максимального разгибания. Выше места предполагаемой пункции
накладывают жгут, причем с такой силой, чтобы пережатыми оказались только вены,
а кровоток в артерии сохранился (рис. 8). Для увеличения наполнения вены
больному предлагают несколько раз сжать и разжать кисть. Кожные покровы в месте
инъекции тщательно обрабатывают спиртом. Пальцами левой руки целесообразно
несколько натянуть кожу локтевого сгиба, что дает возможность фиксировать вену
и уменьшает ее подвижность. Венопункцию обычно проводят в два приема, вначале
прокалывая кожу, а затем вену. При хорошо развитых венах прокол кожных покровов
и стенки вены можно производить одномоментно. Правильность попадания иглы в
вену определяют по появлению из иглы капель крови. Если игла уже соединена со
шприцем, то для контроля ее положения необходимо несколько потянуть на себя
поршень: появление крови в шприце подтвердит правильное положение иглы. После
этого наложенный ранее жгут распускают и лекарственное вещество медленно вводят
в вену.
Рис. 8. Техника внутривенных инъекций.
После извлечения иглы и вторичной обработки
кожных покровов спиртом место инъекции прижимают стерильным ватным тампоном или
накладывают на него на 1–2 мин давящую повязку. Внутривенные вливания
применяют для введения большого количества различных растворов (3–5 л и более);
они являются основным способом так называемой ин-фузиопной терапии. Внутривенные
вливания применяют в тех случаях, когда необходимо восстановить объем
циркулирующей крови, нормализовать водно-электролитный баланс и
кислотно-основное состояние организма, устранить явления интоксикации при
тяжелых инфекционных заболеваниях, отравлениях. Если необходимо быстро ввести лекарственное
вещество (при шоке, коллапсе, тяжелой кровопотере), то пользуются струйными
внутривенными вливаниями. Если лекарственный препарат должен поступать в кровеносное
русло медленно, то применяют капельное введение. В тех ситуациях, когда встает
вопрос о длительном (в течение нескольких суток) введении больших количеств
растворов, применяют катетеризацию вены (чаще всего подключичной) или
веносекцию. Внутривенные вливания осуществляют с
помощью специальной системы для капельного введения. С точки зрения соблюдения
правил асептики и антисептики оптимально применять системы одноразового
пользования. Менее удобны системы многоразового пользования, требующие стерилизации
в автоклаве. Каждая система в
собранном виде состоит из флакона с необходимым для вливания препаратом,
короткой трубки с воздушным фильтром и иглой для поступления воздуха во флакон,
капельницы с фильтром и двумя трубками, зажима, пункционной иглы, резиновой
переходной трубочки, соединяющей трубку капельницы с пункционной иглой (рис.
9). Сняв с флакона металлический колпачок, предварительно обтерев его спиртом,
вводят в него короткую иглу капельницы (через нее потом пойдет жидкость из
флакона) и длинную иглу воздуховодной трубки (через которую во флакон будет входить
воздух). На трубку перед капельницей накладывают зажим, переворачивают флакон
вверх дном и подвешивают на специальной полставке на высоте 1 –
Рис. 9.
Применение системы для внутривенных капельных вливаний.
заполняют раствором следующим образом:
поднимают трубку, идущую к пункционной игле, так, чтобы капельница (в
перевернутом виде) оказалась на одном уровне с флаконом. После снятия зажима жидкость
из флакона начнет поступать в капельницу. Когда она заполнится примерно
наполовину, конец трубки с пункционной иглой опускают вниз, и жидкость будет заполнять
эту трубку, вытесняя воздух. После того как весь воздух будет вытеснен из системы,
на трубку (ближе к пункционой игле) накладывают зажим. После пунктирования вены
систему присоединяют к пункционной игле и с помощью зажима устанавливают нужную
скорость поступления жидкости (обычно 50–60 капель в 1 мин). Вливание прекращают
после того, как жидкость перестанет поступать из флакона в капельницу.
Осложнения при
инъекциях и их профилактика
При проведении инъекций
могут возникнуть различные осложнения. Многие из них связаны с техническими
погрешностями при выполнении указанных манипуляций. Возможным осложнением является введение
или попадание лекарственного препарата не в ту среду, в которую проводилась
инъекция. Так, проникновение некоторых лекарственных средств, предназначенных
только для внутривенного введения (например, хлорида кальция), в подкожный
жировой слой может повлечь за собой его некроз. Напротив, попадание масляных растворов
при подкожных инъекциях в просвет кровеносных сосудов чревато последующей
закупоркой капельками жира ветвей легочной артерии (жировой эмболии). Аналогичное
осложнение (воздушная эмболия) возникает иногда при попадании в кровеносное
русло пузырьков воздуха. При несоблюдении правил асептики и
антисептики из-за травмирования тканей тупыми иглами, при использовании слишком
холодных растворов, особенно масляных, возможно развитие уплотнений (инфильтратов)
на месте инъекций. В некоторых случаях они нагнаиваются с исходом в постинъекционный
абсцесс. Травма сосудов во время инъекций способна привести к возникновению
кровоизлияний с последующим формированием гематом. Такие гематомы, осложняющиеся
воспалением стенки вены и тромбозом ее просвета (флебитом, тромбофлебитом),
иногда наблюдаются в результате неудачной пункции вены с проколом двух ее
стенок. Недостаточная
стерилизация шприцев и игл, нахождение t них остатков крови больного,
перенесшего инфекционный гепатит, могут повлечь за собой заражение другого
больного, причем заболевание проявляется, как правило, спустя несколько месяцев
после манипуляции. При выполнении
любых инъекций (подкожных, внутримышечных, внутривенных) может произойти облом
иглы в тканях. Это осложнение возникает как из-за дефектов самой иглы и ее
изношенности, так и в результате грубого проведения манипуляции, сопровождающегося
резким рефлекторным сокращением мышц. Целый
ряд инъекционных осложнений связан с непосредственным действием самого
лекарственного препарата. Из-за невнимательности медицинского персонала
больному может быть введена слишком большая доза сильнодействующего препарата
или ошибочно – другого препарата. Даже при правильном введении лекарственных
средств, причем не только путем инъекций, в ряде случаев развиваются реакции,
обусловленные побочным или токсическим действием лекарственного средства. Серьезную проблему
представляют собой аллергические реакции на лекарство, наблюдающиеся не только
у больных, но и у медицинского персонала, особенно у медицинских сестер,
постоянно контактирующих с лекарственными средствами. Клинические проявления лекарственной
аллергии достаточно многообразны: острая крапивница (появление волдырной сыпи
на кожных покровах), отек Квинке (внезапный ограниченный или диффузный отек
подкожной клетчатки и слизистых оболочек), узловатая эритема (глубокие
поражения сосудов кожи), аллергические дерматиты, риниты, конъюнктивиты, аллергические
поражения пищеварительного тракта и др. Наиболее серьезной
аллергической реакцией, возникающей на фоне лекарственной терапии, является
анафилактический шок, который часто развивается внезапно и характеризуется
резким падением артериального давления, спазмом бронхов, потерей сознания. При
отсутствии своевременных энергичных мероприятий анафилактический шок может закончиться
смертью больного в течение нескольких минут. При появлении признаков анафилактического
шока необходимо немедленно прекратить введение лекарственного препарата
(нередко антибиотика), срочно ввести больному лекарственные средства,
повышающие артериальное давление (адреналин, кофеин и др.), антигистаминные средства
(супрастин, пипольфен), кортикостероидные гормоны. Профилактика
аллергических реакций при применении лекарственных средств должна включать в
себя строгий учет показаний к их назначению, отказ (по возможности) от
одновременного использования многих препаратов (полипрагмазии), осторожность
при проведении лекарственной терапии у больных, у которых в прошлом имелись
какие-либо аллергические проявления, прекращение применения препарата при
появлении первых признаков аллергических реакций – зуда, крапивницы и др. Для предупреждения развития
анафилактического шока при введении иммунных сывороток необходимо пользоваться
методом Безредки, позволяющим избежать тяжелых аллергических реакций. При
применении любых иммунных сывороток сначала вводят подкожно в сгибательную
поверхность плеча 0,1 мл разведенной в 100 раз сыворотки. Через 20 мин оценивают
ответную реакцию. Если диаметр образовавшегося бугорка не превышает | |
| Просмотров: 13467 | Рейтинг: 3.6/7 |
Categories
| Мои статьи [19] |
| Онкогинекология [10] |
Форма входа
Категории раздела
| Мои статьи [19] |
| Онкогинекология [10] |
Поиск
Наш опрос
| Copyright Smirnova T.L. © 2026 |
| Сайт управляется системой uCoz |