Приветствую Вас Гость
Главная | Регистрация | ВходАкушер-гинеколог Смирнова Татьяна Львовна
| Главная » Статьи » Мои статьи |
Известно, что при раздражении кожных
покровов тех или иных областей тела с помощью различных физических факторов
(холод, тепло, механическое воздействие и др.) возникают определенные
функциональные изменения в органах и тканях, расположенных глубже раздражаемых
участков кожи, – изменения сосудистого тонуса, секреторной и моторной
активности, метаболизма клеток. Кроме того, при этом нередко возникают и общие
реакции, выражающиеся в улучшении сна, аппетита, настроения. Подобное воздействие
на кожные покровы с целью изменения функционального состояния органов и систем
организма получило название сегментарно-рефлекторной терапии. К ее простейшим
методам относится применение компрессов, грелок, банок, горчичников, различных
способов водолечения и т.д. 1. Холодные компрессы и пузырь со льдом
При применении холодного компресса в
результате местного охлаждения происходит спазм кровеносных сосудов кожи и
прилегающих к этому участку внутренних органов, что сопровождается ограничением
воспаления и травматического отека тканей, уменьшением кровотечения. Влажные
холодные компрессы (примочки) используют в первые часы при ушибах, носовых и
геморроидальных кровотечениях, высокой лихорадке. При этом свернутый в
несколько слоев кусок мягкой ткани, смоченной холодной водой, накладывают на
соответствующий участок – лоб, переносицу и др. Поскольку влажный холодный
компресс довольно быстро приобретает температуру тела, его необходимо менять
каждые 2–3 мин. Для более длительного
местного охлаждения удобнее использовать пузырь со льдом, который представляет
собой плоский резиновый мешок с широким отверстием, заполняемый мелкими
кусочками льда. Пузырь со льдом применяют при внутренних кровотечениях,
например язвенном, при появлении бреда на фоне лихорадочного состояния, в начальной
стадии некоторых острых заболеваний органов брюшной полости. Учитывая, что
пузырь со льдом дает более выраженное охлаждение, чем холодный компресс, его
целесообразно не прикладывать к телу во избежание переохлаждения, а подвешивать
(над головой, животом и т.д.), делая через каждые полчаса десятиминутные
перерывы. 2. Согревающие
компрессы, грелки и припарки
Применение согревающего компресса сопровождается
местным расширением кровеносных сосудов и увеличением кровообращения в тканях,
что при наличии в этой области воспалительных процессов оказывает болеутоляющее
и рассасывающее действие. Согревающие компрессы используют при лечении
различных местных инфильтратов, например постинъекционных, некоторых
заболеваний мышц и суставов. Согревающий компресс
может быть сухим или влажным. Сухой согревающий
компресс (обычная ватно-марлевая повязка) чаще всего предназначается для защиты
тех или иных участков тела или головы, например шеи, уха от действия холода. Влажный согревающий
компресс готовят из трех слоев. Вначале на кожу накладывают кусочек мягкой
ткани, смоченной водой комнатной температуры и хорошо отжатой. Затем его
покрывают куском клеенки, полиэтиленовой пленки или вощеной бумаги. В последнюю
очередь накладывают слой ваты (при ее отсутствии – ватина, фланели). Чтобы избежать
быстрого высыхания, каждый последующий слой компресса должен быть несколько
больших размеров, чем предыдущий. Сверху компресс фиксируют бинтом. Через 1–2 ч можно
проверить правильность наложения компресса, просунув под него палец; внутренний
слой при этом должен оставаться влажным. Компресс держат не более 12 ч, меняя
через 6–8 ч. При снятии компресса кожу под ним протирают водой или спиртом,
высушивают полотенцем, чтобы предотвратить мацерацию кожных покровов. Если
появляются признаки раздражения кожи, то от дальнейшего наложения влажных
компрессов лучше отказаться. Для ускорения рассасывания воспалительных
инфильтратов применяют полуспиртовой согревающий компресс, внутренний слой
которого смачивают разведенным водой этиловым спиртом. Вместо этанола можно
использовать также салициловый или камфорный спирт, разбавленный водой
одеколон, слабый раствор уксуса. Противопоказаниями для
наложения согревающих компрессов служат различные кожные заболевания
(дерматиты, фурункулез) и нарушения целостности кожных покровов. Местный согревающий
эффект можно получить и с помощью грелки. При ее применении происходит,
кроме того, рефлекторное расширение кровеносных сосудов органов брюшной полости
и расслабление гладкой мускулатуры, что, в частности, сопровождается
исчезновением спастических болей. Болеутоляющий эффект грелки используется при
лечении язвенной болезни, почечной колики, радикулита. Чаще всего применяют
резиновые грелки различной формы, емкостью от 1 до 3 л, реже – электротермические
(термофоры), работающие от электрической сети, или химические (в военно-полевых
условиях). При отсутствии стандартной грелки можно воспользоваться бутылкой,
заполненной горячей водой, или другим нагретым предметом. Перед
использованием резиновую грелку заполняют горячей водой приблизительно на 2/3
ее объема, воздух из нее осторожно выжимают, отверстие грелки плотно
завинчивают пробкой и переворачивают, проверяя герметичность, затем грелку
обертывают полотенцем. При частом и продолжительном использовании грелки кожные
покровы для предупреждения ожога и гиперпигментации предварительно смазывают
вазелином.
Местное
согревающее действие оказывают также припарки, применяемые обычно при
длительно не рассасывающихся воспалительных инфильтратах, старых гематомах, радикулитах.
Для припарок используют нагретый песок, распаренное льняное семя, отруби или овес,
помещенные в специальные полотняные мешочки. Чтобы замедлить остывание, после
прикладывания к телу припарки покрывают клеенкой, а затем одеялом или ватой. Противопоказания для применения припарок те
же, что и для использования грелок. 3. Горчичники и банки
Применение порошка горчицы основано на
том, что выделяющееся при соприкосновении с водой эфирное (аллиловое) масло,
вызывая раздражение рецепторов кожи и гиперемию, приводит к рефлекторному
расширению кровеносных сосудов внутренних органов, расположенных глубже, за
счет чего достигается болеутоляющий эффект, ускоряется рассасывание некоторых
воспалительных образований. Стандартные горчичники
представляют собой листы плотной бумаги размером 8x12,5 см, покрытые слоем
обезжиренного порошка горчицы. Во избежание снижения содержания эфирного масла
их не следует хранить свыше 8 мес. При необходимости горчичники можно
приготовить самостоятельно. Для этого порошок горчицы смешивают в равных
пропорциях с картофельной или пшеничной мукой и добавляют воду до получения однородной
массы тестообразной консистенции, которую затем наносят ровным слоем на кусок
плотной ткани и покрывают марлей или тонкой бумагой. Горчичники накладывают
на кожу, предварительно смочив их водой, и снимают через 10–15 мин,
ориентируясь на появление отчетливой местной гиперемии. При повышенной
чувствительности кожи, а также детям горчичники ставят через папиросную бумагу
или марлю. Горчичники применяют при лечении неврологических заболеваний
(миозитов, невралгии), простудных заболеваний (бронхитов, пневмонии), при
стенокардии (на левую половину грудной клетки) и головных болях (на область
затылка). Кроме горчичников,
используют также горчичные ванны (из расчета 50 г порошка на 10 л воды),
которые могут быть как общими (при простудных заболеваниях), так и местными
(ножными) (при лечении гипертонической болезни). После ванны больных обмывают
чистой теплой водой, укутывая затем простыней и одеялом.
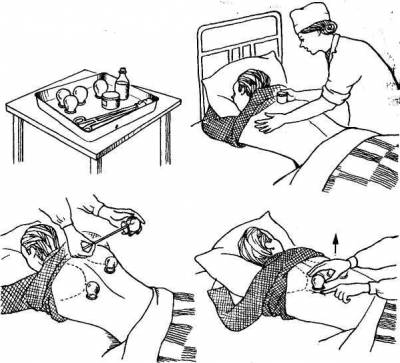
Рис. 1. Применение
банок. Маленьким детям вместо
горчичных ванн делают иногда горчичные обертывания. Применение горчичников
противопоказано при различных кожных заболеваниях (пиодермии, нейродермит,
экзема). Банки обладают
более сильным сосудорасширяющим .действием, нежели горчичники, и широко
применяются при бронхите, пневмонии, невралгии, неврите, миозите. Банки представляют собой
стеклянные сосуды с округлым дном и утолщенными краями емкостью 30–70 мл. Их
ставят на те участки тела, где имеется хороший мышечный и подкожный жировой
слой, сглаживающий костные образования (подключичные, подлопаточные, межлопаточные
области и т.д.). Процедура применения
банок требует известной сноровки (рис. 1). Чтобы избежать ожогов,
соответствующий участок кожи предварительно смазывают вазелином. Затем внутрь
каждой банки на 2–3 с вносят горящий ватный тампон, смоченный спиртом. После
этого быстрым и достаточно энергичным движением банки ставят всей окружностью широкого
отверстия на поверхность кожи (на 5–10 мин). За счет разрежения воздуха внутри
банки происходит небольшое втягивание в нее кожи, которая при этом приобретает
розовую или багровую окраску. Для того чтобы снять банку, достаточно слегка
надавить пальцем на кожу рядом с ее краем, одновременно отклоняя дно в
противоположную сторону. При постановке банок необходимо соблюдать
осторожность: при избытке спирта, а также слишком длительном нагревании
возможно возникновение ожога кожи. С другой стороны, при недостаточном
разрежении воздуха внутри банки она просто не будет прочно удерживаться на
коже. Банки противопоказаны при
злокачественных новообразованиях, активной форме туберкулеза, легочных
кровотечениях, заболеваниях и повышенной чувствительности кожи, некоторых
других заболеваниях. 4.
Кровопускание и гирудотерапия
Кровопускание – удаление из кровеносной
системы определенного количества крови – способствует уменьшению общего объема
циркулирующей крови, снижению артериального и венозного давления, уменьшению
вязкости крови. Кровопускание особенно часто применяют при хронической
сердечной недостаточности по правожелудочковому типу, когда имеется выраженный
застой по большому кругу кровообращения (при некоторых пороках сердца); при
левожелудочковой недостаточности (при отеке легких), если при этом отсутствуют
признаки шока или коллапса; при полицитемии (резкое увеличение количества
форменных элементов крови); отравлении некоторыми ядами, длительно задерживающимися
в крови. Кровопускание
противопоказано при снижении артериального давления и
уменьшении общего объема циркулирующей крови (гиповолемия), малокровии
(анемия), выраженных нарушениях свертывающей системы крови. Кровопускание обычно
осуществляют с помощью венопункции или веносекции (см. инъекции), при этом
одномоментно удаляется чаще всего 300–400 мл крови. Кровопускание необходимо
проводить медленно и осторожно, потому что иногда в процессе его могут
возникнуть различные осложнения (обморок, падение артериального давления и
др.). Для местного
кровоизвлечения, а также противосвертывающего (антикоагулянтного) действия
используют гирудотерапию (применение пиявок с лечебной целью). Медицинские пиявки,
будучи представителями класса кольчатых червей, имеют довольно вместительный
желудок и ротовую присоску, благодаря чему они активно прикрепляются к кожным
покровам человека, высасывая определенное количество крови. Механизм
лечебного действия медицинских пиявок, помимо кровоизвлечения, связан и с
секрецией ее железами антикоагулянта гирудина, поступающего затем в кровь
человека. Кроме гирудина, пиявка выделяет еще и гистаминоподобное вещество,
которое обусловливает расширение капилляров, усиление кровотечения и появление
в некоторых случаях неприятного зуда. Медицинские
пиявки показаны при гипертонической болезни (ставят за уши, на область
сосцевидных отростков), венозном застое в печени (ставят на область правого подреберья),
ишемической болезни сердца (ставят на левую половину грудной клетки), тромбозах
вен и тромбофлебитах (ставят в шахматном порядке вдоль пораженной вены) и при
геморрое (располагают вокруг копчика). Потребность в медицинских пиявках
остается достаточно высокой, поэтому их выращивают для медицинских целей на
специальной биофабрике. Пиявки противопоказаны при анемиях, снижении
свертываемости крови, повышенной чувствительности кожи. Перед тем как
поставить пиявки, кожные покровы протирают спиртом и обмывают теплой водой. Не
следует использовать пахучие вещества (йод, эфир и др.). Смачивание кожи водой
с добавлением сахара облегчает процедуру. Лучше выбирать наиболее голодных
особей (тонкие, активно сокращающиеся при прикосновении к ним). Одномоментно на
определенную область ставят, как правило, от 4 до 12 пиявок, причем необходимо
избегать участков, где кровеносные сосуды подходят близко к поверхности и где
много рыхлой подкожной жировой клетчатки (например, кожа мошонки).
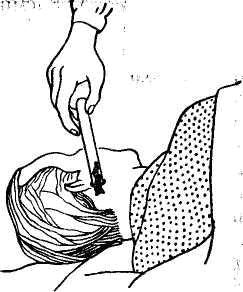
Рис. 2. Применение
пиявок.
Пиявку
предварительно помещают в пробирку головным концом кнаружи, затем плотно
прикладывают к коже (рис. 2). При отсутствии пробирки можно захватить пиявку
пальцем или пинцетом, после чего поднести к коже, дожидаясь ее присасывания.
Каждая пиявка за 1/2–1 ч высасывает 10–15 мл крови, а потом отпадает. Отрывать
пиявки нельзя, поскольку это может усилить кровотечение. Пиявка легко отпадает
сама, если к ней приложить вату, смоченную спиртом, соленой водой или йодом.
После снятия пиявок на соответствующий участок кожи накладывают стерильную повязку
(в необходимых случаях – давящую), которую через сутки сменяют. 5. Водолечение
Водолечение (бальнеотерапия) – применение
различных водных процедур в лечебных и профилактических целях. Возникающая при
этом ответная реакция организма в немалой степени определяется температурой
воды. Для водолечения можно использовать холодную (20 °С), прохладную (20–30
°С), индифферентную (34–36 °С), теплую (37–39 °С) и горячую (свыше 40 °С) воду. Водные процедуры оказывают выраженное
влияние на центральную нервную систему. Так, применение воды индифферентной
температуры сопровождается заметным седативным эффектом, появлением ощущения
расслабленности, сонливости. Напротив, холодная или горячая вода обладает
отчетливым возбуждающим действием. При водолечении изменяется и функциональное
состояние сердечно-сосудистой системы. Холодная вода приводит к спазму сосудов
кожи, замедлению частоты сердечных сокращений, повышению артериального
давления; горячая вода способствует расширению сосудов кожи, учащению сердечных
сокращений, снижению артериального давления. При применении воды низкой температуры
повышается тонус скелетных мышц, а также гладкой мускулатуры внутренних
органов. Использование горячей воды, наоборот, приводит к снижению мышечного
тонуса, расслаблению гладкой мускулатуры желудка и кишечника. Водные процедуры
с применением как горячей, так и холодной воды стимулируют обмен веществ в
организме, повышают его тонус. Наряду с температурным фактором большую роль в
механизмах лечебных свойств бальнеотерапии играет и механический фактор –
давление воды, направление ее движения. Водные процедуры особенно показаны больным
с функциональными заболеваниями сердечно-сосудистой и нервной систем (неврозы,
вегетососудистая дистония, начальная стадия гипертонической болезни), проявляющимися
повышенной утомляемостью, возбудимостью, раздражительностью, расстройствами
сна, а также пациентам с различными нарушениями обмена веществ. Водолечение противопоказано больным
с тяжелым атеросклерозом, гипертонической болезнью и недостаточностью кровообращения,
нарушением мозгового и коронарного кровообращения, при активном туберкулезе и
некоторых других заболеваниях. Водные процедуры назначают строго
индивидуально, чаще всего курсами по 15–20 процедур. Продолжительность их в
начале лечения обычно незначительна; затем под контролем она постепенно
увеличивается. Существуют много способов водолечения:
обливания и обтирания, нередко применяемые с целью закаливания; так называемые
укутывания (завертывание больного во влажную простыню); многочисленные варианты
душа (циркулярный, восходящий, под высоким или низким давлением и т.д.),
кишечные промывания. Часто с гигиенической и лечебной целью
применяют ванны. Они могут быть общими, когда в воду погружается все тело
больного, или местными, например ручными, ножными, сидячими. В зависимости от
состава используемой воды выделяют различные виды ванн: жемчужные (через воду
пропускают пузырьки воздуха под давлением), пенистые (с добавлением
пенообразующих веществ), вибрационные и вихревые (с усилением механического фактора
воды), ароматические (хвойные, шалфейные и др.), минеральные (например,
сероводородные) и т.д. Холодные и прохладные ванны часто
применяют с общеукрепляющей целью, для стимуляции функций центральной нервной
системы, повышения обмена веществ; теплые и индифферентные ванны – для
седативного (успокаивающего) действия; горячие – для усиления потоотделения.
Чтобы усилить влияние температурного фактора, иногда используют контрастные
ванны (попеременное помещение больного в ванны с водой разной температуры). Продолжительность процедуры колеблется
обычно в пределах 10–15 мин, ее превышение может иметь различные
неблагоприятные последствия. При применении лечебных ванн и других водных
процедур необходимо тщательно следить за состоянием больных, которое из-за изменения
артериального давления, частоты пульса и дыхания может иногда внезапно
ухудшиться. | ||
| Просмотров: 12157 | Рейтинг: 4.0/3 | ||
Categories
| Мои статьи [19] |
| Онкогинекология [10] |
Форма входа
Категории раздела
| Мои статьи [19] |
| Онкогинекология [10] |
Поиск
Наш опрос
| Copyright Smirnova T.L. © 2026 |
| Сайт управляется системой uCoz |